点击上方“蓝色微信名”可订阅哦!
7个月的小飞(化名)精神萎靡的躺在妈妈怀里 , 他面色苍白 , 不哭不闹也不吃不喝 。 4天前 , 小飞"感冒"后逐渐面色苍白、活动减少 , 直到出现浓茶色尿 , 家长才急忙将孩子送到首都儿科研究所急诊室 。 "大夫 , 孩子今天的尿都是浓茶色 , 小脸一天比一天白 , 他这是怎么了?"经过一系列检查后发现 , 小飞的血红蛋白50g/L , 血小板51×109/L , 血红蛋白还不及同龄健康儿童的一半 , 呈现重度贫血和血小板减少 , 代表肾脏功能的肌酐则显著增高 。 经过肾脏内科紧急会诊后 , 初步考虑是"非典型溶血尿毒综合征" 。 小飞立刻被安排住院治疗 。 后续的检查也证实了这个诊断 , 经过20天的精心治疗 , 小飞一天天好转起来 , 2个月后所有指标恢复正常 。 现在小飞已经1岁10月了 , 活泼好动 , 血常规、尿常规、肾功能都是正常的 , 只需要定期随访 。

文章图片
医生说
非典型溶血性尿毒症(Atypical Hemolytic Uremic Syndrome , aHUS)是属于全身性血栓性微血管病的一种 , 以微血管内溶血性贫血、消耗性血小板减少以及急性肾衰竭为主要特点 , 是一种儿童期的危急重症 , 也是和肾脏内科密切相关的一种罕见病 。
病因
aHUS的病因复杂 , 目前证实该病主要由各种补体成分、补体活化因子及补体调节因子的基因突变所致 。
【治疗|【罕见病】非典型溶血尿毒综合征】临床表现
各年龄段均可见 , 但以儿童多见 。 患儿多为急性起病 , 表现为面色苍白、乏力、易累、喂养困难、腹痛、呕吐等;可有尿色、尿量改变 , 表现为茶色尿、酱油色尿等 , 部分孩子出现少尿甚至无尿;有些患儿还可出现神经系统症状 , 如视物模糊、认知改变、惊厥等 。 多数孩子在起病前有感染病史 。
辅助检查
微血管内溶血性贫血和血小板减少是aHUS实验室检查的典型特点 , 血红蛋白常<100g/L , 血小板常<150x109/L 。 但血小板即使在正常范围 , 若呈进行性下降趋势 , 也有临床意义 。 微血管内溶血性贫血的特点是外周血涂片可见到破碎红细胞、Coombs试验 (抗人球蛋白试验)阴性、乳酸脱氢酶升高 , 一般还同时伴有网织红细胞升高、血和尿游离血红蛋白升高和结合珠蛋白降低或检测不到 。 血肌酐升高 , 常较基础肌酐升高1.5倍以上 。 血ADAMTS13活性正常 。 尿常规检查可见潜血阳性 , 尿中红细胞增多 , 尿蛋白阳性 。 血浆中补体成分或补体调节因子浓度下降 , 基因检测有助于明确病因 。
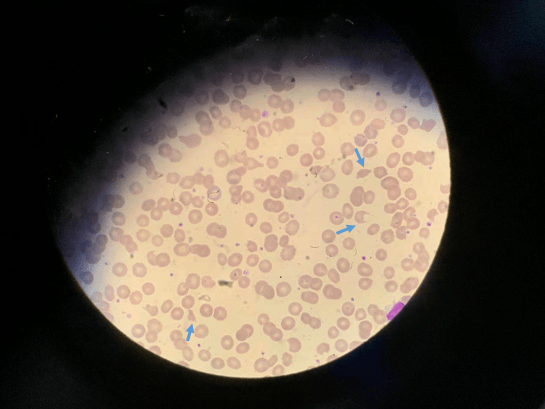
文章图片
图|箭头所指为破碎的红细胞
肾脏病理
具有血栓性微血管病的病理特点 。 主要表现为肾小球毛细血管袢内血栓、基底膜双轨征及不同程度的系膜溶解;常累及小动脉 , 可见血栓、纤维素样坏死、内膜黏液样增厚、"葱皮样"改变及纤维性增生;严重时可出现肾皮质坏死;光镜下急性期肾小管常可见透明管型和红细胞 , 在缺血发生时 , 可见急性肾小管坏死 , 慢性期可发生小管萎缩;光镜下肾间质可见水肿 , 纤维化 。
诊断标准
aHUS的诊断包括以下方面:①非免疫性溶血性贫血 , 血红蛋白<100g/L , 外周血涂片显微镜下可见红细胞碎片 , 网织红细胞升高 , 乳酸脱氢酶升高 , Coombs 试验阴性;②血小板减少(<150x109/L);③急性肾衰竭 , 表现为少尿、无尿 , 血肌酐升高 , 常较基础肌酐升高1.5倍以上 。 基因检测则可进一步明确突变基因 。 需除外其它原因相关的溶血尿毒综合征及血栓性血小板减少性紫癜 。
- 学年|?香港宣布:幼儿园及中小学3月7日开始放暑假
- 注意防护!北京现已轻度污染
- 辅助治疗|香喷喷嘎嘣脆,脆嫩酥香,多给孩子吃,绿色蔬菜,营养补钙
- 新药|翰森制药引进罕见病NMOSD治疗新药
- 刘龙飞|这样才健康|国际罕见病日:不明诱因的肾上腺皮质癌
- 脊髓性肌萎缩症|让希望之光照见所有罕见病患者
- 汪杰|国际罕见病日|这对姐弟用欢笑面对“罕见病”
- wermer综合征|专家带你了解胰腺神经内分泌肿瘤治疗研究进展
- 苁蓉枸杞酒的做法
- 学年|香港新增34466例
