
文章图片

文章图片
文章图片

文章图片
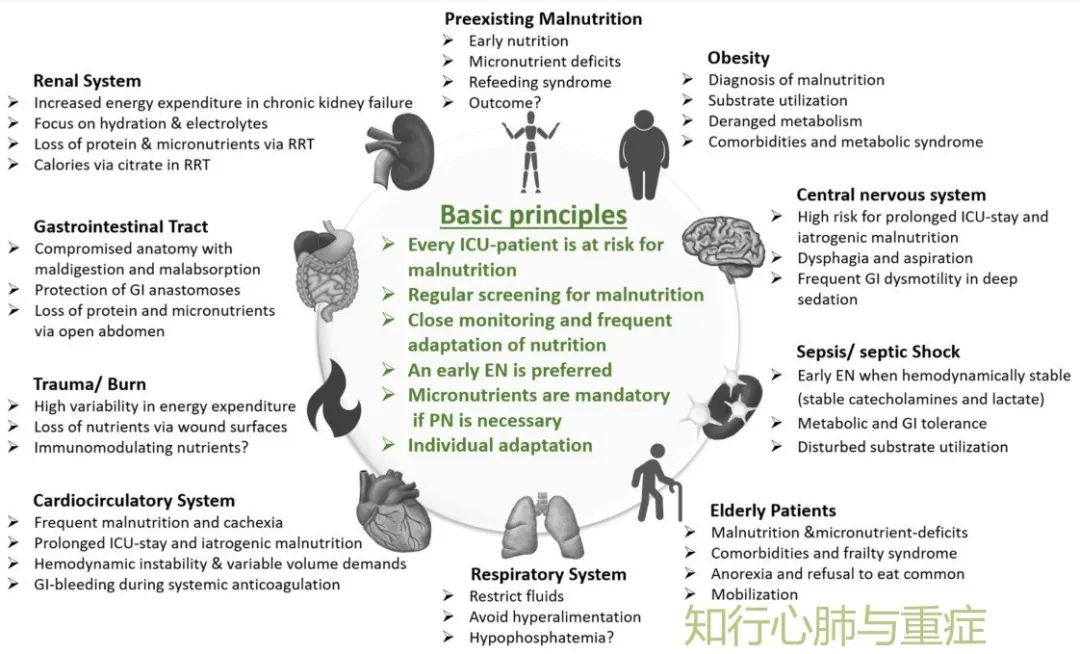
ICU患者由于主观或客观原因引起的营养摄入不足以及胃排空过程受损和肠道功能障碍 , 以及在应激状态下高分解代谢、免疫反应、胰岛素抵抗 , 脂肪动员增强而肉毒碱合成不足 , 蛋白质合成受抑制等分解-合成代谢失衡的多重作用下极易发展成营养不良状态 。
临床研究证明 , 危重症患者营养不良的发生增加了其并发症与病死率增加住ICU住院时间与医疗费用等 。 因此 , 迅速、早期、恰当的营养支持(nutrition support)可获得改善危重症患者预后与降低医疗费用的效果 。 其中营养供给时机、供给方式(途径)以及热量与蛋白质的供给量 , 合理选择是决定危重症营养治疗效果的几个主要因素 , 也是争议的热点 。 本期就这几方面展开阐述!
· 一、营养支持的时机 ·
在很多指南中都提示早期的营养支持越早越好 , 但具体的开始时机因指南而异 , 一般建议在入ICU24-48h内对有营养需求的患者进行个性化的营养支持如:
尽管指南里建议营养支持越早越好 , 但是另一方面不得不考虑患者的血流动力学状态与肠道功能 。 当患者血流动力学未稳定时 , 胃肠道可能处于缺血缺氧状态而功能受损 , 此时进食可引起不耐受症状如呕吐、反流、腹泻以及缺血性肠病的加重等 。
因此 , 目前指南提示:
对于血流动力学稳定的患者 , 建议尽早(入ICU 24~48h内)启动EN;
对于血流动力学不稳定的患者 , 建议待血流动力学稳定后尽早开始EN , 从小剂量开始 , 即初始剂量为10~20kcal/h , 同时需警惕胃肠道并发症情况 。
· 二、营养支持的途径 ·
目前营养支持的途径主要有肠外营养(Parenteral nutrition , PN)与肠内营养(Enteral nutrition , EN) 。 在过往对于有营养支持指征的患者是提倡肠外营养的 , 但随着研究的深入 , 营养支持方式已由PN转变为通过鼻胃/鼻空肠导管或胃/肠造口等途径为主的EN 。
总之目前越来越多的循证建议:只要患者胃肠道功能存在或部分存在 , 但不能经口正常摄食的重症患者 , 应优先尽早考虑给予肠内营养 , 只有肠内营养不可实施时或者肠内营养不足时才考虑肠外营养 。
主要原因是:在ICU的患者中不仅要考虑患者营养物质的支持 , 更重要的是要维持肠道功能 , 而EN尤其是早期滋养型喂养可保护肠黏膜完整性、防止肠道细菌移位、调节应激与炎症反应状态、减轻疾病的严重程度、支持免疫功能等 。
· 三、能量与营养物质的供给 ·
危重患者在感染应激后不同的阶段机体的代谢及免疫水平不同 , 重症患者能量消耗(EE)与营养丢失水平相对来说较难准确测量 , 研究提示 , 在实际的临床营养补充的过程中能量估算会比实际需求量高估10%~66% , 或低估实际能量需求10%~41% , 容易造成能量供给过度喂养或不足 。 因此 , 需要动态评估患者危重病阶段(急性期与急性后期)、胃肠道和对外源性底物的代谢耐受性、原发性疾病、可能的共病等方面从而进行营养治疗改进 , 更好地满足患者不同阶段代谢改变与病理生理特点 。
- 中老年人|消渴病难治,“近代中医第一人”张锡纯,只用了一个方子就治好了
- 为何有的人熬夜,第2天早上还是很精神?“答案”不是你想的那样
- 为什么说“第一口”很重要?一文了解下
- 4个最伤肝的行为,第2个你可能天天都在做
- 美国西部岩壁发现大量商朝的甲骨文字,难道印第安人是中国后裔?
- 每天一碗黑芝麻糊,身体会得到5个好处,第2个很受用
- 速看!云南这些第三方新冠病毒核酸检测机构审核结果公示
- 樟树第53届药交会扫描
- 西宁市第三人民医院全力保障方舱医院物资供应
- 韩国踩踏事故超50人心脏骤停,专家:胸外按压是第一方案
