全球肺癌的发病率和死亡率仍然非常之高 , 不过靶向治疗、免疫治疗都有了很大进展 , 一部分患者的预后明显改善[1] 。 目前对于驱动基因突变阴性的晚期非小细胞肺癌(aNSCLC)患者 , PD-L1/PD-1抑制剂单药治疗或联合化疗的免疫治疗方案 , 已经牢牢占据了C位[2] 。
然而 , 由于PD-L1/PD-1抑制剂在NSCLC中应答率较低 , 近年来学界一直在寻找可以预测其疗效的生物标志物 。 肿瘤细胞/免疫细胞上的PD-L1蛋白表达 , 是目前证据级别最高的疗效预测标志物 , 外周血中可溶性PD-L1的表达、肿瘤突变负荷(TMB)、肿瘤浸润淋巴细胞(TIL)也常被提及 , 然而PD-L1表达水平的预测准确性并不很高 , 其它标志物临床应用还较少[3-4] 。
近日 , 由法国Gustave Roussy肿瘤中心Nathalie Chaput领衔的研究团队在 Journal for Immunotherapy of Cancer 发表研究成果 。 他们发现 ,CD8+PD-1+ T细胞与CD4+PD-1+ T细胞的比值(PERLS) , 可以作为预测aNSCLC患者ICB免疫治疗效果的新型生物标志物[5] , 低PERLS患者的中位无进展生存期(PFS) , 可能与高PERLS组相差3.5倍!
文章封面
从既往研究来看 , 外周血中T细胞上PD-1的表达水平反映了PD-1/PD-L1轴的激活 , 从而可以预测患者对ICB的敏感性:CD8+PD-1+ T细胞基线水平与患者预后有关 , 尤其是ICB治疗后CD8+PD-1+ T细胞早期增殖与良好的预后相关[6-7] , 而CD4+PD-1+ T细胞与PD-L1抑制剂疗效较差有关[8] 。
研究团队假设 , 联合分析ICB治疗前外周血CD4+和CD8+ T细胞上PD-1的表达可以指导aNSCLC患者的治疗 , 因此以CD8+PD-1+ T细胞与CD4+PD-1+ T细胞比值(PERLS)作为标志物 , 评估其对患者接受PD-L1/PD-1抑制剂治疗后反应的预测价值 。
研究纳入了三项前瞻性研究中的aNSCLC患者 , 包括ICB发现队列、ICB验证队列和综合化疗(PCT)队列 。 在ICB发现队列和验证队列中 , aNSCLC患者接受ICB(PD-L1/PD-1抑制剂)单药治疗 。
各队列治疗前均进行了PERLS比值分析 。 发现队列和验证队列分别纳入了84名和36名符合ICB治疗条件的aNSCLC患者 , 中位随访时间分别为20.1个月和17.3个月 , 发现队列中76人接受了至少一次ICB输注 。 PCT队列纳入了39名符合PCT条件的aNSCLC患者 , 中位随访时间为6.0个月 。
文章图片
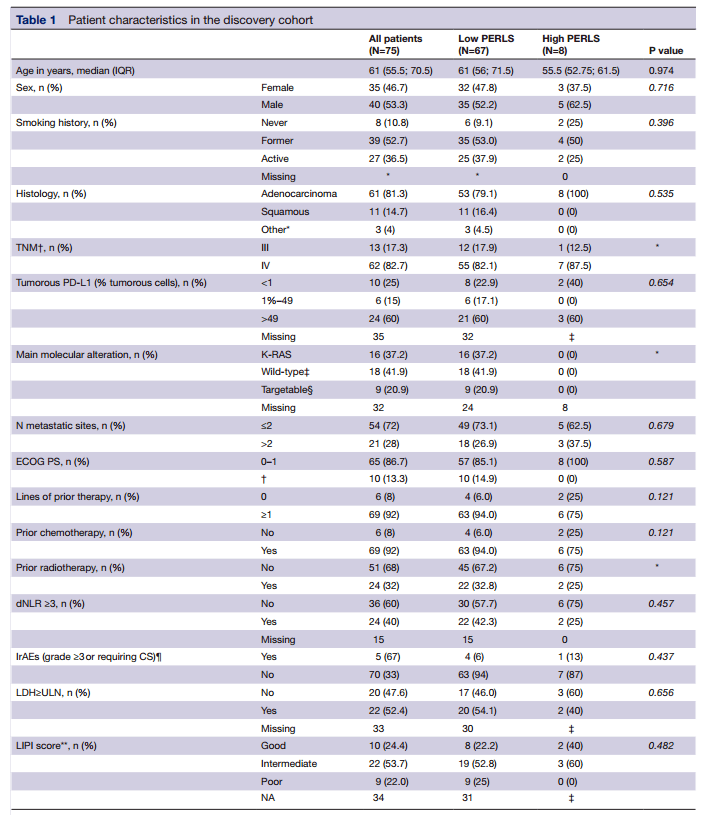
患者基线特征
ICB发现队列(n=75)的中位PERLS值为1.18 , 而 经统计分析确定的PERLS临界值为1.91 , 高于该值即为高PERLS(PERLS+)组 。 数据显示 ,免疫治疗后持续临床获益(DCB , 定义为完全缓解、部分缓解和疾病稳定>6个月)患者的PERLS值 , 显著高于无持续获益(no-DCB)患者(1.42 vs. 0.89, p=0.0022) 。
PERLS+患者和PERLS-患者的中位PFS分别为9.63个月和2.69个月 , 与PERLS-患者相比 , PERLS+患者的中位PFS显著延长(p=0.03) 。 较高的PERLS+值也与较长的中位总生存期(OS)相关 , 但差异无统计学显著性 。 在ICB验证队列中(n=36)根据同样的临界值对患者进行分组 , 分析结果与发现队列相符 。
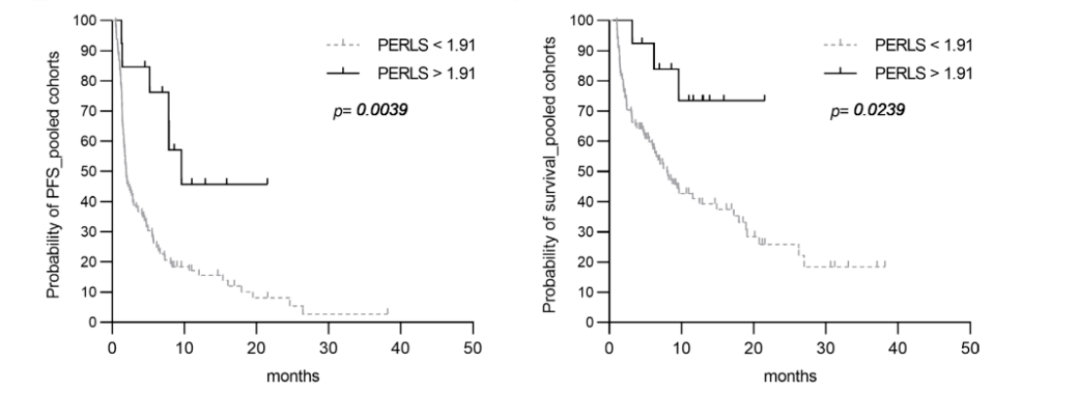
研究团队对发现队列和验证队列的PERLS进行了合并分析(N=111):DCB组患者的PERLS显著高于no-DCB组(p=0.002); 两组的PFS分别为9.63个月和2.2个月 , 中位OS分别为未达到(NR)和7.98个月 , PERLS+患者的中位PFS(p=0.004)和OS(p=0.02)明显长于PERLS-患者;而在作为对照的PCT化疗队列中 , PERLS+与PERLS-患者的中位PFS就没有显著差异(p=0.20) 。
文章图片
PERLS+患者的中位PFS和OS明显长于PERLS-患者
- 细胞|这就是为什么为洋葱流点泪并不亏
- “棋圣”聂卫平,从患癌到肿瘤消失,8年无复发,做好4件事很重要
- 癌细胞|脖子上不起眼的3种“异象”,可能是癌细胞兴奋了,尽早检查一下
- 癌细胞|家里的灰尘大部分来自你的皮肤!关于人体的7个奇妙冷知识
- 非小细胞肺癌|Rybrevant治疗EGFR20突变的晚期非小细胞肺癌的临床数据
- 肝癌是“拖”出来的?专家提醒:皮肤出现“3异常”,或是癌细胞在苏醒
- 3分钟告诉你肿瘤电场治疗仪有没有用!
- 癌细胞|饿死癌细胞,被证实有效!损伤小恢复快,多种癌症可用
- 蛋白|癌细胞竟学会“下毒”了!科学家首次发现黑色素瘤细胞分泌阿尔茨海默病“毒蛋白”,让星形胶质细胞促癌转移,并抑制小胶质细胞的吞噬功能
- 肿瘤|69岁嗲嗲烟龄长达50年,珂信黄海:确诊肺癌晚期,经治疗后病情得到缓解
