协和神经肿瘤周刊
神外前沿

文章图片
胶质母细胞瘤是恶性程度最高的中枢神经系统原发性肿瘤 , 其5年生存率小于5%;同时 , 尽管使用了包括神经外科干预和替莫唑胺同步放化疗在内的综合治疗方案 , 但大多数患者在1年内出现肿瘤复发 。 在个体化医疗时代 , 根据各种已验证的参数对胶质母细胞瘤患者进行分层管理与预后息息相关 , 这些参数包括:年龄 , 患者生理状态 , 肿瘤大小、位置 , 组织病理与分子病理特征等等 , 其中有客观检测指标也有医生的主观评估——如患者的生理状态 , 主观评估容易受到评估者自身的影响且变异较大 , 因此通过寻找客观可测量的指标来评估患者状态能够提高预后判断的准确性 。
目前 , 骨骼肌质量测定越来越广泛地用于临床患者生理状况评估 , 通常通过测量第三腰椎水平的骨骼肌横截面积判定 。 对脑肿瘤患者而言 , 腹部CT并非常规进行的影像学检查 , 故通过腰椎骨骼肌面积判断患者营养状况可行性不强 。 近期研究表明 , 头颅MRI测得的面部颞肌厚度 (Temporal muscle thickness, TMT)与第三腰椎水平的骨骼肌横截面积存在高相关性 , 也可判断骨骼肌水平及整体营养状况 。
【编译者按】
胶质母细胞瘤恶性程度高、进展较快且复发率高 , 因此预后较差 。 在临床实践中除了探索更为有效的治疗方法之外 , 构建基于某些参数的可靠的预后模型 , 对于医生拟定患者的治疗策略同样重要 , 这也是今后个体化治疗的发展方向 。
研究方法
TMT的测量基于轴向各向同性T1增强相MRI , 由一位经验丰富的放射医师进行 , 且该放射医师对所有患者的临床信息均不知情 , 最终TMT值为左右两侧TMT平均值 。 若存在可能影响一侧颞肌厚度的干预(单侧水肿或肌肉萎缩) , 则只计入对侧TMT , 如双侧均存在颞肌厚度的影响则排除该患者 。
研究结果
(一)基线TMT值与预后的关系:
【诊断|文献编译 | 颞肌厚度是新诊断胶质母细胞瘤患者的预后指标:基于最新临床试验的后继分析】在新诊断MGMT甲基化(CENTRIC cohort)和非甲基化(CORE cohort)的胶质母细胞瘤患者中 , 基线TMT平均值均为6.7mm (SD均为1.6mm);其中男性患者TMT值远高于女性患者(in CENTRIC cohort: 7.2mm VS 6.2mm; in CORE cohort: 7.1mm VS 6.1mm);然而 , 平均TMT值与类固醇药物的使用以及是否发生MGMT甲基化没有联系 。
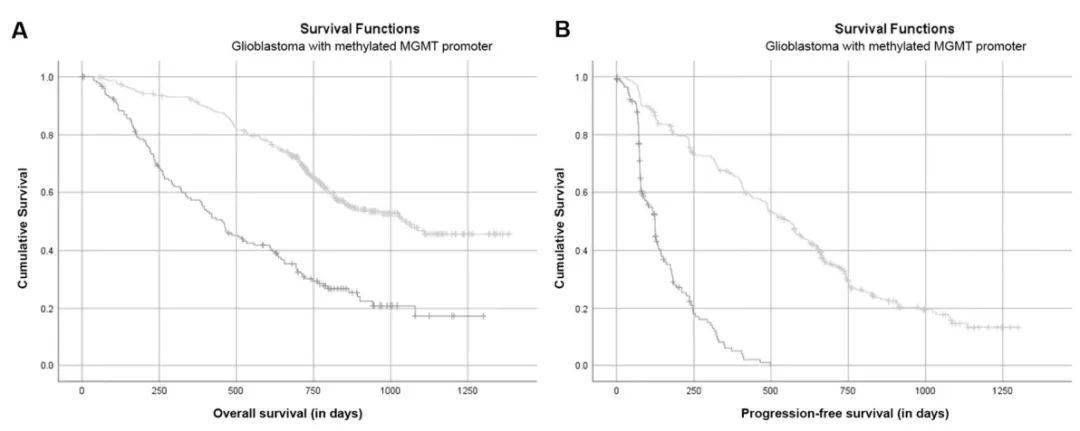
文章图片
OS(A)和PFS(B)的Kaplan-Meier曲线 。 “有肌肉减少风险的患者”(低于性别特异性TMT临界值 , 黑线表示)和“肌肉状态正常患者”(高于性别特异性TMT临界值 , 灰线表示)相比 , 肌肉状态正常患者的OS(A图)和PFS(B图)均较高 。
(二)TMT变化量与预后的关系
随着疾病进展大约60%的患者出现了TMT值降低 , 其中肌肉状态正常的患者TMT降低尤甚 。 然而 , 肌肉降低的程度与OS没有显著相关性 , 无论是对于肌肉状态正常的患者(CENTRIC: p=0.166; CORE: p=0.082)还是有肌肉降低风险的患者(CENTRIC: p=0.425 CORE: p=0.499)而言 。
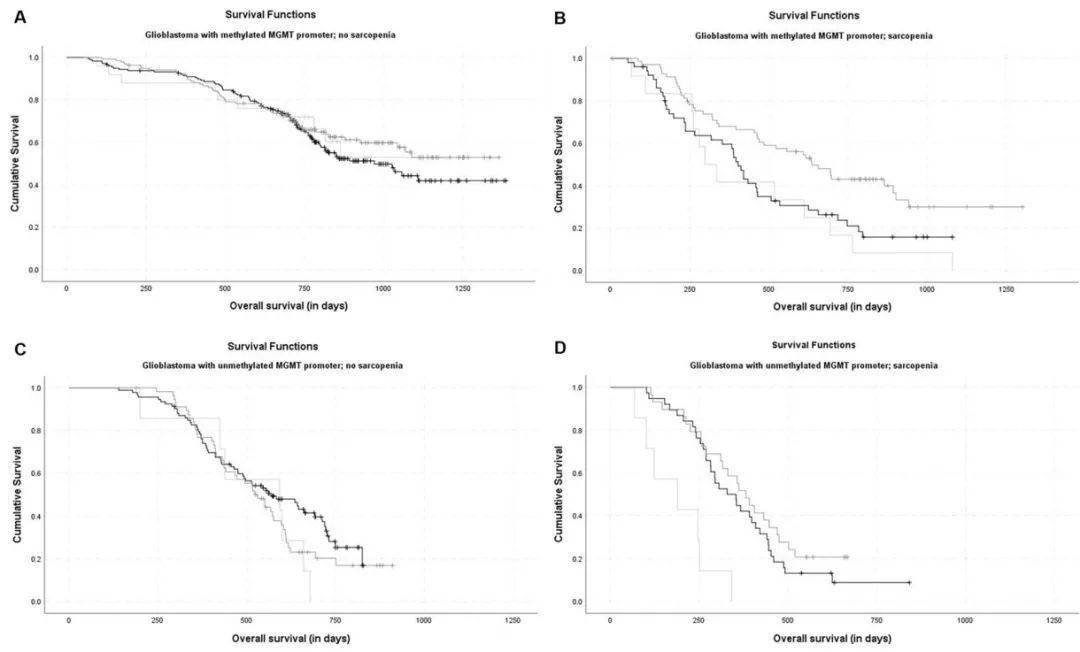
文章图片
根据TMT降低程度(黑线:relTMT=100%;深灰色:relTMT 90–99%;浅灰色线:relTMT<90%)对以下亚组患者的总体生存率进行区分:MGMT甲基化(A)和非甲基化(C)的正常肌肉状态患者以及MGMT甲基化(B)和非甲基化(D)的有肌肉减少风险的患者 。 对比正常肌肉状态的患者而言(图A、C),有肌肉减少风险的患者(图C、D)中TMT降低程度与患者预后的相关性及差异更为明显 。
- 滑膜炎如何自我诊断
- 皮炎|90后女子,被诊断出尿毒症!5个肾脏发出的求救信号,千万留意!
- 尿酸高多吃四种蔬菜
- 处理器|了解心电监护仪 生命体征全掌握 如实传达护士站 便于医生早诊断
- 甲状腺癌|甲状腺癌的早期诊断未必这么重要。
- 晚期|女子年年体检“正常”,却被诊断为癌症晚期,医生一句话让众人警醒
- 诊断|痛痛痛!肿瘤照妖镜PET/CT揪出真凶
- 诊断|2022年30个分子项目介绍!
- 胃镜是诊断胃癌的“金标准”!提醒:这些人需一年做一次,别疼钱
- 26岁男孩,被诊断出“窦性心动过缓”,医生却说:不一定都是病
