糖尿病病友评估控制血糖的状态 , 糖化血红蛋白是金标准 。
这个“金标准”也是相对而言的 。 对于糖尿病病友而言 , 血糖控制可以从四个方面来要求:空腹血糖、餐后2h血糖(或最高血糖)、糖化血红蛋白(或者糖化血清蛋白、糖化白蛋白)、血糖波动性 。
由于循证医学对糖尿病慢性并发症的研究 , 更多的是来源于糖化血红蛋白 , 所以 , 它爬上了“金标准”的位置 , 并被美国作为诊断糖尿病的首要指标 。
当餐前血糖已经良好而糖化血红蛋白仍然不达标 , 就要重点关注餐后血糖 。 这是顺序------希望大家记住这一条 。
如果从这个顺序来看 , 糖化血红蛋白仍然是被围绕的中心 。 糖尿病病友要首先把餐前(包括空腹)血糖控制良好 , 当空腹血糖达到5--7mmol/L的时候 , 要通过糖化血红蛋白(但它可是需要2-3个月才观察的哦)来观察 , 是否达标?也就是说是否达到6.5--7% , 如果仍然超过7% , 就要积极的关注餐后血糖了 , 说明这个时候餐后血糖较高才可能是糖化血红蛋白不达标的主要因素 。
近几年了 , 糖尿病治疗的个体化也包括了血糖控制目标的个体化制定 。 年轻、并发症少、低血糖风险低的 , 糖化血红蛋白就要严格一些 , 比如6--6.5%甚至以下;使用胰岛素了 , 一般就要求<7%;而对于老年人、有心血管高风险、预期寿命较短、智力和体力明显低下的 , 控糖目标就要放宽 , 糖化7-8% , 严重的可以放宽到9%之内 。

文章图片
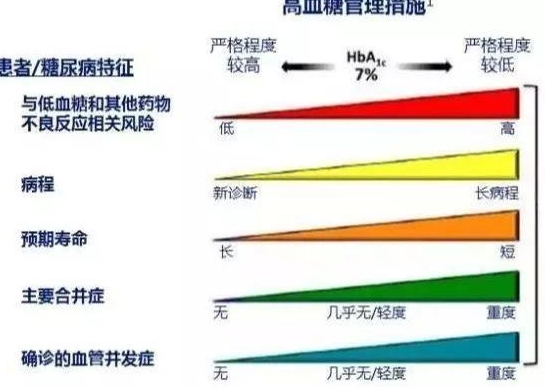
文章图片
从这个层面上说 , 每个病友必须在医生的指导下 , 合理制定一个“个体化”的血糖控制目标 。 我们昨天就收治了一位75岁的阿姨 , 走路都费劲 , 却要求自己血糖在4--5mmol/L , 太危险了!
这也是我开讲之前首先提醒大家的:自己的控糖目标是多少?是否需要过多关注和检测餐后2h血糖?
当您的糖化血红蛋白应该控制在6.5%以下 , 不关注餐后血糖是非常难以达标的;
如果糖化血红蛋白目标是7--8% , 空腹达标而糖化血红蛋白不达标 , 就要积极关注餐后血糖;
如果您是老年高风险 , 糖化血红蛋白目标是8--9% , 绝大部分精力去关注餐前血糖就可以了 。
当然 , 这并不是说 , 糖化血红蛋白目标是8.5% , 就允许餐后血糖搞到20mmol/L左右 , 但是12mmol/L之内还是可以接受的 , 甚至可以允许偶尔出现13.9mmol/L 。
那么如何评估餐后血糖呢?
血糖监测 , 是绝对值 , 要控制到一个数值范围之内 。 但这是最后的目标 。
还有一个相对值 , 是和餐前血糖值的比较落差 , 在餐前血糖不达标的时候也可以采用 。
这个餐后血糖和餐前血糖的比较 , 一般也分两种状态:
1、绝对值要高于餐前血糖1-3mmol/L , 当餐前血糖达标(这可是低血糖风险的高发区 , 要随糖化血红蛋白的宽要求而适当太高) , 餐后血糖比餐前高1-3mmol/L , 说明控制不错 , 糖化血红蛋白应该可以良好 。 高于3-4mmol/L,要重点分析餐后血糖影响因素 , 当过低 , 就要高度重视低血糖的预防 , 尤其是胰岛素的使用者 。 (我有文章:调整餐时胰岛素剂量 , 切莫过度依赖餐后2h血糖)
2、当餐前血糖也很高的时候 , 分析餐前血糖和餐后血糖的落差 。 当餐后血糖高于餐前50%以上 , 要重点管理患者的生活 , 尤其是饮食问题;当餐后血糖低于餐前血糖的30--50% , 基本说明饮食管理基本合格 , 治疗重点是先把餐前血糖控制达标 。
- 控制|罹患糖尿病,选对调理方式很重要,这4个陷阱,需避开
- 患糖尿病还能吃豆腐吗?营养师:跟2种食物搭配,控糖效果更好
- 相关|上海:多家医院因疫情防控要求 暂停相关医疗服务
- 控制|为什么6个孕妇1个血糖高?妊娠期糖尿病常见问题
- 相关|因疫情防控要求 上海多家医院暂停相关医疗服务
- 答糖尿病肾病患者疑问:只有一个肾以后会怎么样?
- 糖尿病“源头”或已发现?甜品排最后,排在榜首的或许很多人爱吃
- 控制|糖尿病趋于年轻化?“元凶”终于找到了,排在首位的很多人猜不到
- 泽泻薏苡仁瘦肉汤肥胖、糖尿病患者可用
- 冬天糖尿病患者常吃“白菜炖豆腐”,对血糖有益有害?告诉你答案
